Colesterol: nova diretriz brasileira endurece metas e cria categoria de risco extremo
Prevenção e tratamento para reduzir mortes por infarto e AVC
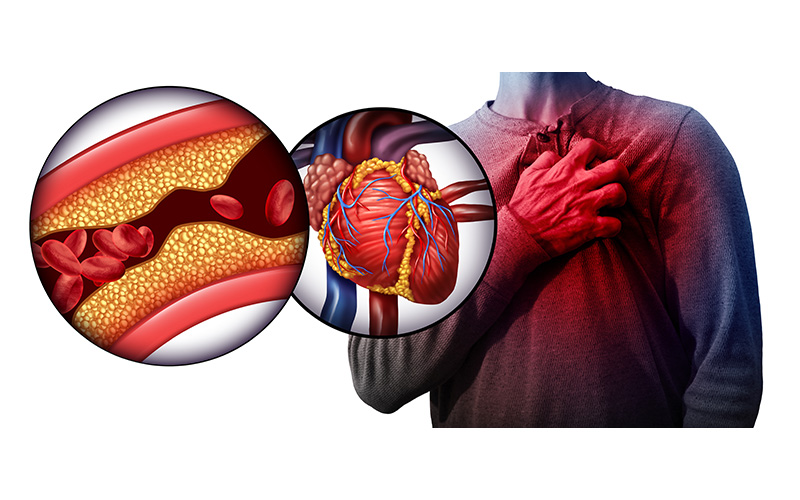
A Sociedade Brasileira de Cardiologia (SBC) publicou a Diretriz Brasileira de Dislipidemias e Prevenção da Aterosclerose – 2025, que substitui a versão de 2017 e traz mudanças significativas nas metas de colesterol, no diagnóstico e nas estratégias de tratamento. O objetivo é enfrentar a principal causa de morte no país: as doenças cardiovasculares, responsáveis por cerca de 400 mil óbitos anuais.
Índice de risco cardiovascular
A novidade central é a adoção de ferramentas mais abrangentes para avaliar o risco cardiovascular em 10 anos, como o escore Prevent, da American Heart Association. Esse cálculo passa a considerar não só idade, sexo e histórico clínico, mas também função renal e índice de massa corporal (IMC), ampliando a precisão na estratificação. O escore determina qual o risco do paciente de ter problemas cardiovasculares.
Cardiologista e coordenador da Unidade Coronária do Instituto Dante Pazzanese de Cardiologia (IDPC), Italo Menezes Ferreira afirma que não existe um valor ideal único de colesterol para todos. “Primeiro é preciso estratificar o risco cardiovascular do paciente. Só a partir daí se define a meta de LDL adequada”, diz.
Metas mais rígidas de colesterol
A diretriz também reduziu os limites aceitáveis do colesterol LDL (“ruim”) e definiu metas também para colesterol não-HDL e apolipoproteína B. Pela primeira vez, foi criada a categoria de risco extremo, que inclui pessoas com múltiplos eventos cardiovasculares ou um episódio associado a fatores graves.
- Pacientes considerados de baixo risco segundo o escore Prevent devem manter o LDL abaixo de 115 mg/dL.
- Risco intermediário: LDL < 100 mg/dL
- Alto risco: LDL < 70 mg/dL
- Muito alto risco: LDL < 50 mg/dL
- Extremo: LDL < 40 mg/dL
Cirurgião cardiovascular do Hospital Beneficência Portuguesa, Ricardo Kazunori Katayose detalha que a mudança parte do entendimento de que reduzir ainda mais o LDL pode evitar novos infartos em pacientes já comprometidos.
“Ao criar a categoria de risco extremo, a diretriz reconhece que pacientes que já tiveram múltiplos eventos precisam de metas mais agressivas”, explica.
Diagnóstico ampliado
O documento recomenda que todos os adultos façam pelo menos uma vez na vida a dosagem da lipoproteína(a), ou Lp(a), marcador associado a risco elevado de infarto e Acidente Vascular Cerebral (AVC). Valores acima de 125 nmol/L ou 50 mg/dL indicam elevação significativa.
O exame, no entanto, ainda não está disponível no Sistema Único de Saúde (SUS) nem tem cobertura ampla nos planos de saúde.
Katayose relembra que parte das dislipidemias é de origem genética. O termo se refere a alterações nos níveis de gorduras no sangue — como colesterol e triglicerídeos — que aumentam o risco de entupimento das artérias.
“Muitas vezes o histórico familiar de infarto se explica por dificuldade de metabolizar o colesterol. Nesses casos, a detecção precoce é crucial para adotar mudanças de estilo de vida ou iniciar medicação”, afirma.
Terapia combinada como primeira escolha
Para pacientes de alto, muito alto e extremo risco, a diretriz recomenda iniciar já com terapia combinada. Entre as principais opções estão:
- Estatina + ezetimiba.
- Estatina + terapia anti-PCSK9.
- Estatina + ácido bempedoico.
- Estratégias triplas, como estatina + ezetimiba + anti-PCSK9, que podem reduzir o LDL em até 85%.
O cardiologista Italo Menezes Ferreira destaca que a mudança reflete um consenso internacional.
“Diversos estudos mostram que, quanto mais cedo e mais baixo for o controle do LDL, menor o risco de morte, infarto e AVC. Por isso, a diretriz brasileira está alinhada à europeia, que também reduziu metas recentemente”, afirma.
Ferreira acrescenta que o documento traz uma orientação mais agressiva para o pós-infarto: iniciar de imediato com estatina e ezetimiba, e, em caso de recorrência, incluir inibidores de PCSK9.
Estilo de vida segue essencial
Apesar da ampliação das opções farmacológicas, a diretriz reforça a importância de medidas não medicamentosas. Alimentação equilibrada, prática regular de exercícios, abandono do tabagismo, controle do peso e moderação no álcool seguem como pilares da prevenção.

Katayose ressalta que o aumento da expectativa de vida e os hábitos atuais — sedentarismo, alimentação rica em ultraprocessados, sono ruim e estresse — têm impacto direto nos níveis de colesterol da população.
“A vida moderna favorece a dislipidemia. Por isso, além das medicações, é preciso mudar hábitos”, defende.
Impacto esperado
A expectativa da SBC é que a atualização contribua para reduzir a mortalidade cardiovascular no país, orientando tanto a prática clínica quanto políticas públicas. Para especialistas, a diretriz chega em um momento crucial diante do crescimento da obesidade, do sedentarismo e do estresse crônico na população brasileira.
Fonte Saúde-O Globo